Одонтогенная кератоциста - Odontogenic keratocyst
| Одонтогенная кератоциста | |
|---|---|
| Другие имена | Керато-кистозная одонтогенная опухоль (ККОТ) |
 | |
| Микрофотография одонтогенной кератоцисты. H&E пятно. | |
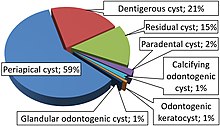
An одонтогенная кератоциста редкий и доброкачественный но локально агрессивное развитие киста. Чаще всего поражается задний нижняя челюсть и чаще всего проявляется в третьем десятилетии жизни.[1] Одонтогенные кератоцисты составляют около 19% кист челюсти.[2]
в ВОЗ /МАИР классификация патологии головы и шеи, это клиническое явление было известно в течение многих лет как одонтогенная кератоциста; он был реклассифицирован как керато-кистозная одонтогенная опухоль (KCOT) с 2005 по 2017 год.[3][4] В 2017 году ему вернули прежнее название, поскольку новая классификация ВОЗ / IARC переклассифицировала OKC обратно в категорию кистозных.[5] Классификация ВОЗ / IARC больше не считает это новообразованием, потому что доказательства, подтверждающие эту гипотезу (например, клональность ) считается недостаточным. Тем не менее, это область горячих споров в сообществе патологов головы и шеи, и некоторые патологи все еще считают ОКК новообразованием, несмотря на реклассификацию.
Признаки и симптомы
Пик заболеваемости приходится на второе и третье десятилетия жизни. Не менее 50% одонтогенных кератоцист обнаруживаются в задней части и нижней ветви нижней челюсти.[6] Отек - наиболее частая жалоба; однако ОКК могут протекать бессимптомно и случайно обнаруживаться на стоматологических рентгенограммы.[7] Редко симптомы могут возникнуть из-за инфекции или расширения кости.[6][2]
Патогенез
Одонтогенные кератоцисты происходят из одонтогенного эпителия (зубная пластинка ) в альвеолах, оставшихся от стадий развития зуба. В основном считается, что они возникли из остатков Серра.[6]
Генетика
Спорадические (несиндромальные) и синдромный OKC связаны с мутациями в ген ПТЧ найти на хромосома 9q, который является частью Сигнальный путь ежа.[4][9] ПТЧ это ген-супрессор опухоли. Утрата ПТЧ активность приводит к торможению клеточный цикл. У трети ОКК наблюдаются мутации в ПТЧ, в результате чего эпителий кисты проявляет высокую пролиферативную активность. Это приводит к росту стенки кисты, а при удалении способствует рецидиву после неполного удаления эпителия.[6]
Синдром невоидной базальноклеточной карциномы
Множественные одонтогенные кератоцисты являются признаком и основным диагностическим критерием синдром невоидной базальноклеточной карциномы (NBCCS, также известный как синдром Горлина-Гольца). Почти у всех людей с NBCCS есть одонтогенные кератоцисты, которые требуют многочисленных процедур. Следует учитывать синдром, если он обнаружен у детей или если присутствует несколько ОКК; Диагноз множественных ОКК у ребенка требует направления на генетическую оценку. Гистологически кисты неотличимы от несиндромальных кист, и более 80% будут иметь ПТЧ мутации.[6]
Диагностика

Диагноз обычно ставят рентгенологически. Однако окончательный диагноз ставится биопсия. Аспирационная биопсия одонтогенных кератоцист содержит жирную жидкость бледного цвета с кератотическими чешуйками.[10][2] Содержание белка в жидкости кисты ниже 4 г% указывает на одонтогенные кератоцисты.[2] Более мелкие и одноглазные образования, напоминающие другие типы кист, могут потребовать биопсии для подтверждения диагноза.[6] На компьютерная томография, то радиоплотность керато-кистозной одонтогенной опухоли около 30 Единицы Хаунсфилд, что примерно так же, как амелобластомы. Однако при амелобластомах наблюдается большее расширение кости и редко появляются участки с высокой плотностью.[11]
На рентгенограммах одонтогенных кератоцист видны четко очерченные рентгенопрозрачные области с округленными или зубчатыми краями, которые хорошо разграничены.[10] Эти области могут быть мультилокулярными или одногокулярными. Характер роста поражения очень характерен, на основании чего можно поставить диагноз, поскольку есть рост и распространение как вперед, так и назад вдоль медуллярной полости с небольшим расширением. Не наблюдается резорбции зубов или нижнего зубного канала и минимального смещения зубов. Из-за недостаточного расширения одонтогенной кератоцисты поражение может быть очень большим при рентгенологическом обнаружении.[6]
Дифференциальная диагностика
Радиологически
- Одонтогенная миксома
- Амелобластома
- Центральная гигантоклеточная гранулема
- Аденоматоидная одонтогенная опухоль
- Зубная киста (фолликулярная киста)
Гистологически
- Ортокератоциста
- Корешковая киста (особенно если ОКК сильно воспалился)
- Амелобластома
Гистология
Одонтогенные кератоцисты имеют диагностический гистологический вид. Под микроскоп, OKC отдаленно напоминают ороговевший плоский эпителий;[12] однако им не хватает ретие хребты и часто имеют артефактное отделение от своих базальная мембрана.[2]
Фиброзная стенка кисты обычно тонкая и не воспаленная. Эпителиальная выстилка тонкая, равномерной по толщине и паракератинизирована столбчатые ячейки в базальном слое имеют очаговую обратную поляризацию (ядра находятся на противоположном полюсе клетки).[10] Базальные клетки указывают на одонтогенное происхождение, поскольку они напоминают преамелобласты. Эпителий может отделиться от стенки, в результате чего образуются островки эпителия. Они могут образовывать «сателлитные» или «дочерние» кисты, что приводит к общей многоячеистой кисте.[6] Наличие дочерних кист особенно заметно у пациентов с NBCCS.[10] Шоу воспаленных кист гиперпластический эпителий, который больше не характерен для ОКК и может иметь сходство с корешковые кисты вместо. Из-за участков очагового воспаления требуется биопсия большего размера для правильной диагностики одонтогенных кератоцист.[6]

Промежуточное увеличение одонтогенной кератоцисты, показывающее складчатую кисту.
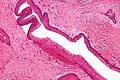
Промежуточное увеличение одонтогенной кератоцисты

Большое увеличение одонтогенной кератоцисты.
Уход

Поскольку это заболевание встречается довольно редко, мнения экспертов о том, как лечить OKC, расходятся. Кокрановский обзор 2015 года показал, что в настоящее время нет высококачественных доказательств, свидетельствующих об эффективности конкретных методов лечения одонтогенных кератоцист.[13] Лечение зависит от степени множественности и кисты. Небольшие мультилокулярные и одноглазные кисты можно лечить более консервативно с помощью энуклеации и карретажа.
- Широкий (местный) хирургический иссечение для удаления всей оболочки кисты.
- Кюретаж с простым иссечением и выскабливанием полости.
- Решение Карнуа фиксатор (этанол, хлороформ и уксусная кислота), который обычно используется в сочетании с эксцизией и вылечиванием. Стенку полости можно обработать фиксатором либо до энуклеации, чтобы убить слизистую оболочку стенки, либо добавить после прорезывания к костным стенкам, убивая любые остаточные эпителиальные клетки на глубину 1-2 мм. Используйте осторожно рядом с нижнечелюстной канал и сосудисто-нервный пучок внутри.
- Марсупиализация который включает хирургическое вскрытие полости кисты и создание сумчатое животное -подобно мешочек. Это позволяет полости контактировать с внешней стороной кисты в течение длительного периода времени. Марсупиализация приводит к медленному сокращению кисты, что способствует более поздней энуклеации. Однако разрешение может занять до 20 месяцев, и пациенты должны очистить открытую полость и промыть ее.
- Периферийный остэктомия после кюретажа и / или энуклеации. Обширные кисты могут потребовать костного трансплантата после резекции кости и реконструкции области.
- Простое иссечение
- Энуклеация и криотерапия.[14] Было показано, что декомпрессия с последующей энуклеацией является наиболее успешной с наименьшей частотой рецидивов.[15]
- Местное применение 5FU после энуклеации [16]
Следовать за
Рекомендован ежегодный рентгенологический обзор.[10] Также рекомендуется длительное клиническое наблюдение в связи с рецидивами, возникающими через много лет после лечения.[2]
Рецидивы и новообразования
Злокачественная трансформация к плоскоклеточная карцинома может произойти, но необычно.[17]
Рецидив вероятен при лечении простой энуклеацией. Дополнительные причины включают тонкий и хрупкий эпителий, приводящий к неполному удалению, расширение кисты до губчатого вещества кости, сателлитные кисты, обнаруженные в стенке, опыт хирурга, образование новых кист из других остатков зубного эпителия. При современных методах лечения частота рецидивов составляет около 2-3%. Рецидив обычно наблюдается в течение 5 лет после лечения. Ранние признаки рецидива можно легко вылечить с помощью небольшой хирургии и хирургического вмешательства.[6]
Обсуждается неопластическая природа одонтогенных кератоцист. Из-за высокой частоты рецидивов, позднего выявления, когда киста стала очень большой, и инактивации гена-супрессора опухоли, некоторые классифицируют ОКК как доброкачественные новообразования. Лучшим доказательством того, что этот тип кисты не является новообразованием, является то, что он очень хорошо реагирует на марсупиализацию.[6]
Смотрите также
Рекомендации
- ^ Макдональд-Янковски, Д. С. (2011). «Керато-кистозная одонтогенная опухоль: систематический обзор». Челюстно-лицевая радиология. 40 (1): 1–23. Дои:10.1259 / dmfr / 29949053. ISSN 0250-832X. ЧВК 3611466. PMID 21159911.
- ^ а б c d е ж Криспиан, Скалли (2008). Оральная и челюстно-лицевая медицина: основы диагностики и лечения (2-е изд.). Эдинбург: Черчилль Ливингстон. ISBN 9780443068188. OCLC 123962943.
- ^ Барнс, L; Eveson, JW; Reichart, P; Сидранский, Д, ред. (2005), Классификация опухолей Всемирной организации здравоохранения: патология и генетика опухолей головы и шеи (PDF), Классификация опухолей Всемирной организации здравоохранения (изд. 2005 г.), Лион, Франция: IARC Press, ISBN 978-92-832-2417-4, архивировано 24 сентября 2015 года.CS1 maint: BOT: статус исходного URL-адреса неизвестен (связь)
- ^ а б c Мадрас, Дж; Lapointe, H (2008). «Кератоцистозная одонтогенная опухоль: реклассификация одонтогенной кератоцисты из кисты в опухоль». J Can Dent Assoc. 74 (2): 165–165ч. PMID 18353202.
- ^ Эль-Наггар, Адель К; Чан, Джон KC; Грандис, Дженнифер Р.; Таката, Такаши; Slootweg, Pieter J, ред. (2017), Классификация опухолей головы и шеи ВОЗ, Классификация опухолей ВОЗ / IARC, 9 (4-е изд.), Лион, Франция: IARC Press, ISBN 978-92-832-2438-9.
- ^ а б c d е ж грамм час я j k л У., Оделл Э. (2017). Основы патологии полости рта и стоматологической медицины Коусона. Предшествует (работа): Cawson, R.A. (Девятое изд.). [Эдинбург]. ISBN 9780702049828. OCLC 960030340.
- ^ Хабиби А., Саграванян Н., Хабиби М., Меллати Е., Хабиби М. (сентябрь 2007 г.). «Керато-кистозная одонтогенная опухоль: 10-летнее ретроспективное исследование 83 случаев в иранском населении». J Oral Sci. 49 (3): 229–35. Дои:10.2334 / josnusd.49.229. PMID 17928730.
- ^ Леандро Безерра Борхес; Франсиско Вагнальдо Фешине; Марио Рогериу Лима Мота; Фабрисио Биту Соуза; Ана Паула Негрейрос Нуньес Алвес (2012). «Одонтогенные поражения челюсти: клинико-патологическое исследование 461 случая».. Revista Gaúcha de Odontologia. 60 (1).CS1 maint: несколько имен: список авторов (связь)
- ^ ЗАПЛАТАННЫЙ, ДРОСОФИЛА, ГОМОЛОГ, 1; ПТЧ1. OMIM. URL: https://www.ncbi.nlm.nih.gov/omim/?term=601309. Доступ: 25 декабря 2008 г.
- ^ а б c d е Пол, Култхард (17 мая 2013 г.). Мастер стоматологии. Том 1, Челюстно-лицевая хирургия, радиология, патология и стоматология. Хорнер, Кейт, 1958, Слоан, Фил (дантист), Тикер, Элизабет Д. (Третье изд.). Эдинбург. ISBN 9780702046001. OCLC 826658944.
- ^ Ariji, Y; Морита, М; Кацумата, А; Сугита, Y; Naitoh, M; Гото, М; Идзуми, М; Кисе, Y; Симозато, К; Курита, К; Maeda, H; Ариджи, Э (2011). «Функции визуализации, способствующие диагностике амелобластом и керато-кистозных одонтогенных опухолей: логистический регрессионный анализ». Челюстно-лицевая радиология. 40 (3): 133–140. Дои:10.1259 / dmfr / 24726112. ISSN 0250-832X. ЧВК 3611454. PMID 21346078.
- ^ Томпсон LDR. Патология головы и шеи - (Основы диагностики патологии). Гольдблюм-младший, Эд. Черчилль Ливингстон. 2006 г. ISBN 0-443-06960-3.
- ^ Sharif, Fyeza N.J .; Оливер, Ричард; Милый, Кристофер; Шариф, Мохаммад О. (05.11.2015). «Вмешательства для лечения керато-кистозных одонтогенных опухолей». Кокрановская база данных систематических обзоров (11): CD008464. Дои:10.1002 / 14651858.CD008464.pub3. ISSN 1469-493X. ЧВК 7173719. PMID 26545201.
- ^ Шмидт БЛ, Погрель МА (2001). «Использование энуклеации и криотерапии жидким азотом в лечении одонтогенных кератоцист». J Oral Maxillofac Surg. 59 (7): 720–727. Дои:10.1053 / joms.2001.24278. PMID 11429726.
- ^ де Кастро, Майара Сантос; Кайшета, Кленивалду Алвес; де Карли, Марина Лара; Рибейро Жуниор, Ноэ Витал; Миядзава, Марта; Перейра, Алессандро Антониу Коста; Сперандио, Фелипе Форниас; Ханеманн, Жоао Адольфо Коста (июнь 2018 г.). «Консервативные хирургические методы лечения несиндромных одонтогенных кератоцист: систематический обзор и метаанализ». Клинические исследования полости рта. 22 (5): 2089–2101. Дои:10.1007 / s00784-017-2315-8. ISSN 1436-3771. PMID 29264656.
- ^ Леддерхоф, штат Нью-Джерси, Каминити, М.Ф., Брэдли, Г. и Лам, Д.К., 2017. 5-фторурацил для местного применения представляет собой новую таргетную терапию для лечения керато-кистозной одонтогенной опухоли. Журнал оральной и челюстно-лицевой хирургии, 75 (3), стр. 514-524.
- ^ Пилони MJ, Keszler A, Itoiz ME (2005). «Агнор как маркер злокачественной трансформации одонтогенных кератоцист». Acta Odontol Latinoam. 18 (1): 37–42. PMID 16302459.
внешняя ссылка
| Классификация |
|---|



