Межфаланговые суставы кисти - Interphalangeal joints of the hand
| суставы руки | |
|---|---|
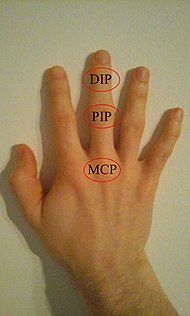 Суставы DIP, PIP и MCP руки:
| |
 Кости человеческих рук | |
| Подробности | |
| Идентификаторы | |
| латинский | articulationes interphalangeae manus, articulationes digitorum manus |
| TA98 | A03.5.11.601 |
| TA2 | 1839 |
| FMA | 35285 |
| Анатомическая терминология | |
В межфаланговые суставы кисти являются шарнирные соединения между фаланги из пальцы которые обеспечивают сгибание к ладонь.
В каждом пальце есть два набора (кроме большого пальца, у которого только один сустав):
- «проксимальные межфаланговые суставы» (PIJ или PIP), между первым (также называемым проксимальным) и вторым (промежуточным) фаланги
- «дистальные межфаланговые суставы» (DIJ или DIP), между второй (промежуточной) и третьей (дистальной) фалангами
Анатомически проксимальный и дистальный межфаланговые суставы очень похожи. Есть некоторые незначительные различия в том, как ладонные пластинки прикрепляются проксимально и в сегментации влагалища сухожилия сгибателя, но основные различия заключаются в меньшем размере и пониженной подвижности дистального сустава.[1]
Совместная структура

Соединение PIP демонстрирует отличную боковую устойчивость. Его поперечный диаметр больше, чем переднезадний диаметр, а его толстые коллатеральные связки плотно прилегают во всех положениях во время сгибания, в отличие от связок в области сгибания. пястно-фаланговый сустав.[1]
Дорсальные структуры
Капсула, сухожилие разгибателя и кожа сверху очень тонкие и рыхлые, что позволяет обеим костям фаланги сгибаться более чем на 100 °, пока основание средней фаланги не соприкоснется с мыщелковой выемкой проксимальной фаланги.[1]
На уровне сустава PIP разгибательный механизм разделяется на три полосы. Центральный слип прикрепляется к дорсальному бугорку средней фаланги рядом с суставом PIP. Пара боковых лент, в которые входят сухожилия разгибателей, продолжается за суставом PIP дорсально к оси сустава. Эти три полосы объединены поперечной ретинакулярный связка, которая проходит от ладонной границы латеральной связки до влагалища сгибателя на уровне сустава и предотвращает дорсальное смещение этой боковой связки. На ладонной стороне оси движения сустава лежит косая ретинакулярная связка [Ландсмера], которая тянется от влагалища сгибателя над проксимальной фалангой к конечному сухожилию разгибателя. При разгибании косая связка предотвращает пассивное сгибание DIP и гиперэкстензию PIP, поскольку она сжимает и тянет конечное сухожилие разгибателя в проксимальном направлении.[2]
Ладонные структуры
Напротив, на ладонной стороне толстая связка препятствует гиперэкстензия. Дистальная часть ладонной связки, называемая ладонная пластина, имеет толщину от 2 до 3 миллиметров (от 0,079 до 0,118 дюйма) и имеет фиброзно-хрящевую структуру. Наличие хондроитин и кератансульфат в тыльной и ладонной пластинах играет важную роль в противодействии силам сжатия мыщелков проксимальной фаланги. Вместе эти структуры защищают сухожилия, проходящие впереди и позади сустава. Эти сухожилия могут выдерживать тяговые усилия благодаря своим коллагеновым волокнам.[1]
Ладонная связка
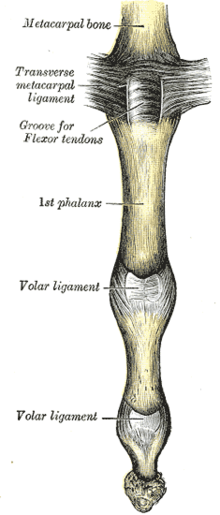
В ладонная связка более тонкая и гибкая в центрально-проксимальной части. С обеих сторон он усилен так называемыми клетчатыми связками. Дополнительные коллатеральные связки (ACL) берут начало в проксимальной фаланге и вставляются дистально в основании средней фаланги ниже коллатеральных связок.[1]
Добавочная связка и проксимальный край ладонной пластинки гибкие и загибаются назад при сгибании. Оболочки сухожилий сгибателей прочно прикреплены к проксимальной и средней фалангам кольцевыми шкивами A2 и A4, в то время как шкив A3 и проксимальные волокна связки C1 прикрепляют оболочки к подвижной ладонной связке в суставе PIP. Во время сгибания такое расположение создает на шейке проксимальной фаланги пространство, которое заполняется складывающейся ладонной пластиной.[2]
Ладонная пластинка поддерживается связками по обе стороны от сустава, называемыми коллатеральными связками, которые предотвращают отклонение сустава из стороны в сторону. Связки могут частично или полностью разорваться, а также могут разорваться с небольшим фрагментом перелома, когда палец отталкивается назад для гиперэкстензии. Это называется «травмой ладонной пластинки или ладонной пластинки».[3]
Ладонная пластинка образует полужесткий пол, а боковые связки - стенки в мобильной коробке, которая движется вместе с дистальной частью сустава и обеспечивает стабильность сустава во всем диапазоне его движений. Поскольку ладонная пластина прилегает к поверхностный сгибатель пальцев рядом с дистальным местом прикрепления мышцы он также увеличивает момент сгибающего действия. В соединении PIP расширение более ограничено из-за двух так называемых контроль связки, прикрепляющие ладонную пластину к проксимальной фаланге.[2]
Движения
Единственные движения, разрешенные в межфаланговых суставах: сгибание и расширение.
- Сгибание более обширное, около 100 °, в суставах PIP и немного более ограниченное, около 80 °, в суставах DIP.
- Разгибание ограничено ладонными и боковыми связками.
Мышцы, генерирующие эти движения:
| Место расположения | Сгибание | Расширение |
|---|---|---|
| пальцы | то глубокий сгибатель пальцев действуя на проксимальный и дистальный суставы, и поверхностный сгибатель пальцев действует на проксимальные суставы | главным образом хлам и межкостный, длинные разгибатели практически не влияют на эти суставы |
| большой палец | то длинный сгибатель большого пальца | то длинный разгибатель большого пальца |
Относительная длина пальца изменяется при движении суставов IP. Длина ладонной части уменьшается во время сгибания, а длина дорсальной стороны увеличивается примерно на 24 мм. Полезный диапазон движения сустава PIP составляет 30–70 °, увеличиваясь от указательного пальца к мизинцу. При максимальном сгибании основание средней фаланги плотно прижимается к мыщелковому углублению проксимальной фаланги, что обеспечивает максимальную устойчивость сустава. Стабильность соединения PIP зависит от проходящих вокруг него сухожилий.[2]
Клиническое значение
Ревматоидный артрит обычно щадит дистальные межфаланговые суставы.[4] Следовательно, артрит дистальных межфаланговых суставов убедительно свидетельствует о наличии остеоартроз или же псориатический артрит.[5]
Смотрите также
Рекомендации
- ^ а б c d е Луч 1997, стр. 259–60
- ^ а б c d Брюзер и Гилберт 1999, стр. 158–60
- ^ «Терапия рук - повреждение ладонной пластины».
- ^ Виктория Раффинг, Клифтон О. Бингем. «Признаки и симптомы ревматоидного артрита». Больница Джона Хопкинса. Получено 2017-08-10. Информация обновлена: 4 апреля 2017 г.
- ^ PJW Venables, Равиндер Н. Майни. «Диагностика и дифференциальная диагностика ревматоидного артрита». Своевременно. Получено 2017-08-10. Последнее изменение: 22 января 2016 г.
внешняя ссылка
- Кинезиология рук в Медицинском центре Канзасского университета
- Диаграмма на depuy.com
- Травма ладонной пластины - ручная терапия
дальнейшее чтение
- Брюзер, Питер; Гилберт, Ален (1999). Травмы костей пальцев и суставов. Тейлор и Фрэнсис. ISBN 978-1-85317-690-6.CS1 maint: ref = harv (связь)
- Lluch, Альберто (1997). «Анатомия межфаланговых суставов». В Коупленде, Стивен (ред.). Жесткость суставов верхней конечности. Тейлор и Фрэнсис. ISBN 1-85317-414-9.CS1 maint: ref = harv (связь)
Эта статья включает текст в всеобщее достояние из стр. 333 20-го издания Анатомия Грея (1918)
