Боковой медуллярный синдром - Lateral medullary syndrome
| Боковой медуллярный синдром | |
|---|---|
| Другие имена | Синдром Валленберга, синдром задней нижней мозжечковой артерии |
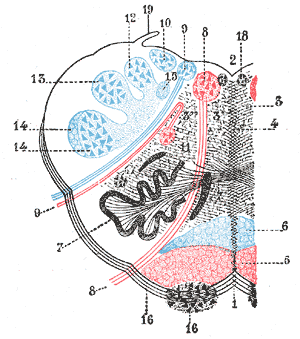 | |
| Продолговатый мозг, показанный поперечным разрезом, проходящим через середину оливы. (Боковой медуллярный синдром может поражать структуры в верхнем левом углу: №9 = блуждающий нерв, №10 = акустическое ядро, №12 = тонкое ядро, №13 = cuneatus ядро, №14 = головка заднего столба и нижний сенсорный корень тройничного нерва # 19 = Ligula.) | |
| Специальность | Неврология |
Боковой медуллярный синдром это неврологическое расстройство вызывает ряд симптомов из-за ишемия в боковой части продолговатый мозг в мозговой ствол. Ишемия является результатом засорение чаще всего в позвоночная артерия или задняя нижняя мозжечковая артерия.[1] Боковой медуллярный синдром также называют синдромом Валленберга, синдромом задней нижней мозжечковой артерии (PICA) и синдромом позвоночной артерии.[2]
Признаки и симптомы
Этот синдром характеризуется сенсорным дефицитом, который поражает туловище и конечности на противоположной стороне (напротив поражения), и сенсорным дефицитом лица и черепных нервов ипсилатерально (на той же стороне, что и поражение). В частности, потеря боли и чувствительности к температуре, если поражен боковой спиноталамический тракт. Поперечное обнаружение тела - главный симптом, по которому можно поставить диагноз.
Пациентам часто трудно ходить или сохранять равновесие (атаксия ), или разница в температуре объекта в зависимости от того, с какой стороной тела касается объект с различной температурой.[2] Некоторые пациенты могут ходить под наклоном или страдать от перекоса и иллюзий наклона комнаты. В нистагм обычно ассоциируется с головокружение заклинания. Эти приступы головокружения могут привести к падению, вызванному поражением области ядра Дейтерса.
Общие симптомы латерального медуллярного синдрома могут включать затруднение глотания или дисфагия. Это может быть вызвано вовлечением неоднозначного ядра, которое снабжает блуждающий и языкоглоточный нервы. Невнятная речь (дизартрия ), а также нарушение качества голоса (дисфония). Повреждение мозжечка или нижней ножки мозжечка может вызвать атаксия. Повреждение гипоталамоспинальных волокон приводит к нарушению реле симпатической нервной системы и вызывает симптомы, похожие на симптомы, вызванные: Синдром Хорнера - такие как миоз, ангидроз и частичный птоз.
Небный миоклонус подергивание мускулов рта может наблюдаться из-за нарушения работы центрального тегментарного тракта. Другие симптомы включают: охриплость голоса, тошноту, рвоту, снижение потоотделения, проблемы с ощущением температуры тела, головокружение, трудности при ходьбе и трудности с поддержанием равновесия. Боковой медуллярный синдром также может вызывать брадикардия, медленное сердцебиение и повышение или понижение среднего артериального давления у пациентов.[2]

На основе местоположения
| Дисфункция | Эффекты |
| Вестибулярные ядра | Вестибулярная система: Рвота, головокружение, нистагм |
| Нижняя ножка мозжечка | Ипсилатеральный признаки мозжечка, включая атаксия, дисметрия (последнее указание), дисдиадохокинезия |
| Центральный тегментальный тракт | Небный миоклонус |
| Боковой спиноталамический тракт | Контралатеральный дефицит боли и температурных ощущений от тела (конечностей и туловища) |
| Ядро тройничного нерва и трактат | Ипсилатеральный дефицит боли и температурных ощущений на лице |
| Nucleus ambiguus - (что влияет на блуждающий нерв и языкоглоточный нерв ) - локализующее поражение (все другие нарушения присутствуют и при синдроме бокового моста) | Ипсилатеральный гемипаралич гортани, глотки и неба: дисфагия, охриплость, отсутствует рвотный рефлекс (эфферентная конечность - CN X) |
| По убыванию симпатические волокна | Ипсилатеральный Синдром Хорнера (птоз, миоз и ангидроз) |
Причина
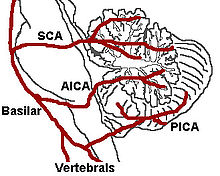
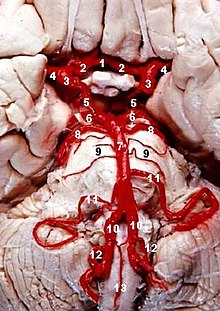
Это клиническое проявление в результате окклюзии задняя нижняя мозжечковая артерия (PICA) или один из его филиалов или позвоночная артерия, в котором боковая часть продолговатый мозг инфаркты, в результате чего возникает типичная картина. Наиболее часто поражаемой артерией является позвоночная артерия, за которой следуют PICA, верхняя средняя и нижняя мозговые артерии.
Диагностика
Поскольку латеральный медуллярный синдром часто возникает в результате инсульта, диагноз зависит от времени. Диагностика обычно проводится путем оценки вестибулярных симптомов, чтобы определить, где в мозговом веществе произошел инфаркт. Головной импульсный нистагм. Тест с перекосом (HINTS) - часто выполняется исследование глазодвигательной функции вместе с компьютерной томографией (КТ) или магнитно-резонансной томографией (МРТ) для выявления инсульта. Чтобы исключить сотрясение мозга или другую травму головы, необходимо выполнить стандартную оценку инсульта.[2]
лечение
Лечение латерального медуллярного синдрома зависит от того, насколько быстро он будет выявлен.[2] Лечение латерального медуллярного синдрома включает в себя упор на облегчение симптомов и активную реабилитацию, чтобы помочь пациентам вернуться к своей повседневной деятельности. Многие пациенты проходят Логопедия. Подавленное настроение и уход от общества можно увидеть у пациентов после первоначального натиска симптомов.
В более тяжелых случаях может потребоваться ввести зонд для кормления через рот или через рот. гастростомия может потребоваться при нарушении глотания. В некоторых случаях для уменьшения или устранения остаточной боли могут использоваться лекарства. В некоторых исследованиях сообщается об успехе в смягчении хронического невропатический боль, связанная с синдромом анти-эпилептики такие как габапентин. Долгосрочное лечение обычно включает использование антиагрегантов, таких как аспирин или клопидогрель, и статинов до конца жизни, чтобы минимизировать риск повторного инсульта.[2] Варфарин используется при наличии фибрилляции предсердий. Другие лекарства могут потребоваться для подавления высокого кровяного давления и факторов риска, связанных с инсультом. Пациенту может быть назначен разжижитель крови, чтобы остановить инфаркт и восстановить кровоток, а также попытаться предотвратить инфаркт в будущем.[3]
Одним из самых необычных и трудно поддающихся лечению симптомов, возникающих из-за синдрома Валленберга, является бесконечная сильная икота. В икота может быть настолько серьезным, что пациенты часто испытывают трудности с едой, сном и разговорами. В зависимости от серьезности блокировки, вызванной Инсульт икота может длиться неделями. К сожалению, существует очень мало эффективных лекарств, которые устраняют неудобства от постоянной икоты.
При симптомах дисфагии повторяющиеся транскраниальная магнитная стимуляция было показано, что помогает в реабилитации. В целом, традиционная оценка инсульта и его исходы используются для лечения пациентов, поскольку латеральный медуллярный синдром часто вызывается инсультом в латеральном мозговом веществе.[3]
Лечение этого расстройства может сбивать с толку, потому что у некоторых людей всегда будут остаточные симптомы из-за тяжести закупорки, а также местоположения инфаркта. У двух пациентов могут появиться одни и те же начальные симптомы сразу после инсульта, но через несколько месяцев один пациент может полностью выздороветь, в то время как другой по-прежнему страдает серьезной инвалидностью. Это различие в исходе может быть связано, но не ограничивается размером инфаркта, локализацией инфаркта и размером повреждений, вызванных им.[4]
Прогноз
Перспектива для человека с латеральным медуллярным синдромом зависит от размера и расположения области ствола головного мозга, поврежденной инсультом.[2] Некоторые люди могут увидеть уменьшение своих симптомов в течение недель или месяцев. Другие могут остаться со значительными неврологическими нарушениями в течение многих лет после появления первых симптомов.[5] Тем не менее, более чем у 85% пациентов наблюдались минимальные симптомы, присутствующие в течение шести месяцев с момента первоначального инсульта, и они могли самостоятельно справляться с ними в среднем ежедневно в течение года.[6]
Эпидемиология
Латеральный медуллярный синдром - наиболее частая форма синдрома заднего ишемического инсульта. По оценкам, только в США зарегистрировано около 600 000 новых случаев этого синдрома.[7] Наибольшему риску развития латерального медуллярного синдрома подвержены мужчины в среднем 55,06 лет. Наличие в анамнезе гипертонии, диабета и курения увеличивает риск развития крупной артерии. атеросклероз.[8] Считается, что атеросклероз крупных артерий является самым большим фактором риска развития латерального медуллярного синдрома из-за отложений холестерина, жирных веществ, продуктов жизнедеятельности клеток, кальция и фибрина. Иначе это называется бляшками, накапливающимися в артериях.[9]
История
Самое раннее описание латерального медуллярного синдрома было впервые написано Gaspard Vieusseux в Лондонском медицинском и хирургическом обществе, описав симптомы, наблюдавшиеся в то время. Адольф Валленберг еще больше усилил эти признаки после завершения своего первого отчета о болезни в 1895 году. Он смог точно определить локализацию поражения и вскоре подтвердил это после патологоанатомического исследования. Валленберг написал еще три статьи о латеральном медуллярном синдроме.[10]
Адольф Валленберг
Адольф Валленберг был известным неврологом и нейроанатомом, наиболее широко известным своими клиническими описаниями латерального медуллярного синдрома. Он получил докторскую степень в Лейпцигском университете в 1886 году. К 1928 году он проработал 2 года (1886-1888) в качестве ассистента в городской больнице в Данциге, 21 год (1907-1928) в качестве директора терапевтического и психиатрического отделений и 18 лет. лет (1910-1928) в должности титульного профессора. В 1929 году Валленберг получил памятную медаль Эрба за свои работы в области анатомии, физиологии и патологии нервной системы.[11]
Первым пациентом Валленберга в 1885 году был 38-летний мужчина, страдавший от симптомов головокружения, гипестезии, потери болевой и температурной чувствительности, паралича различных мест, атаксии и многого другого. Его опыт в нейроанатомии помог ему правильно локализовать поражение пациента в латеральном мозговом веществе и связать его с закупоркой ипсилатеральной задней нижней церебральной артерии. После смерти своего пациента в 1899 году он смог подтвердить свои выводы после патологоанатомического исследования. Он продолжил свою работу со многими пациентами и к 1922 году сообщил о своем 15-м пациенте с клинико-патологическими корреляциями. В 1938 году Адольф Валленберг был вынужден прекратить свою карьеру врача из-за немецкой оккупации.[11] Когда нацисты пришли к власти, его лишили исследовательской лаборатории и заставили перестать работать, потому что он был евреем. Он эмигрировал в Великобританию в 1938 году, затем переехал в США в 1943 году.
Смотрите также
- Переменная гемиплегия детского возраста
- Синдром Бенедикта
- Боковой понтинный синдром
- Медуллярный синдром
- Синдром Вебера
использованная литература
- ^ Луи, Форшинг; Анилкумар, Араямпарамбил С. (2018), «Синдром Валленберга», StatPearls, StatPearls Publishing, PMID 29262144, получено 2019-03-11
- ^ а б c d е ж г «Синдром Валленберга | Информационный центр по генетическим и редким заболеваниям (GARD) - программа NCATS». rarediseases.info.nih.gov. Получено 2018-04-17.
- ^ а б «Синдром Валленберга». Физиопедия. Получено 7 ноября 2017.
- ^ http://www.healthline.com/galecontent/wallenberg-syndrome
- ^ Wallenbergs в NINDS
- ^ «Синдром Валленберга». Физиопедия. Получено 7 ноября 2017.
- ^ ДеМайер, Уильям (1998). Нейроанатомия. Уильямс и Уилкинс. ISBN 9780683300758.
- ^ «Синдром Валленберга». Физиопедия. Получено 7 ноября 2017.
- ^ "Атеросклероз". Американская Ассоциация Сердца. Американская кардиологическая ассоциация. Получено 29 ноябрь 2017.
- ^ синд / 1778 в Кто это назвал?
- ^ а б Аминофф, Майкл (29 апреля 2014 г.). Энциклопедия неврологических наук (Второе изд.). Тома, Висконсин: Academic Press. п. 744. ISBN 9780123851581. Получено 30 ноября 2017.
внешние ссылки
| Классификация | |
|---|---|
| Внешние ресурсы |
- МРТ бокового медуллярного инфаркта (Валленберг) Изображения MedPix
